Co to jest różyczka i jakie są jej przyczyny?
Różyczka to ostra choroba zakaźna, która przebiega z umiarkowaną gorączką (<39°C), zapaleniem spojówek bez towarzyszącego światłowstrętu, nudnościami i plamisto-grudkową wysypką. Przed erą powszechnych szczepień najczęściej chorowały dzieci w wieku 5-9 lat, a co 3-8 lat występowały epidemie. Obecnie różyczka stała się w Polsce chorobą nastoletnich chłopców i młodych mężczyzn, co stanowi spuściznę po szczepieniach ochronnych wykonywanych dawnej tylko u dziewcząt.
Chorobę wywołuje wirus różyczki (rubella virus). Różyczka ma skłonność do przebiegu z powiększeniem węzłów chłonnych za uszami i na karku, co jest jej najbardziej charakterystyczną cechą rozpoznawczą. Na podniebieniu miękkim może wystąpić wysypka (plamki Forsheimera), która jednak jest na tyle niecharakterystycznym objawem, że rozpoznanie choroby tylko na jej podstawie jest niemożliwe. U dorosłych kobiet dość typowe są dolegliwości stawowe: bóle lub łagodne zapalenie drobnych stawów, które występują tak często, że bywają traktowane jako element składowy choroby, a nie jej powikłanie. Natomiast zajęcie stawów rzadko występuje u dzieci i dorosłych mężczyzn. Młodzi dorośli chorują na różyczkę stosunkowo często, osoby starsze rzadko, gdyż wcześniejsze przechorowanie zapewnia trwałą odporność i chroni przed zachorowaniem w późniejszym wieku. Jeżeli jednak zdarzy się, że osoba dorosła uniknie kontaktu z chorobą i nie zostanie zaszczepiona, to może zachorować na różyczkę w dowolnym wieku.
Różyczka występuje tylko u ludzi - źródłem zakażenia jest człowiek chory na różyczkę. Zarażamy się drogą wziewną - przez kontakt z wydzielinami nosogardła osoby zakażonej. Różyczka jest względnie mało zaraźliwa - po kontakcie z chorym zachoruje 10-30% osób podatnych na zachorowanie, przy czym nawet do 50% zakażonych może przebyć różyczkę zupełnie bezobjawowo. Chory na różyczkę zakaża osoby z otoczenia od 7 dni przed pojawieniem się wysypki, do 7 dni po jej wystąpieniu. Okres wylęgania, czyli czas, jaki upływa od chwili wtargnięcia wirusa do organizmu do wystąpienia pierwszych objawów choroby, wynosi zwykle 2-3 tygodni, najczęściej 16-18 dni. Różyczce można skutecznie zapobiec za pomocą szczepień ochronnych. Szczególnie niebezpieczna jest różyczka dla ciężarnych w pierwszym trymestrze ciąży, gdyż grozi rozwojem ciężkich wad wrodzonych płodu, takich jak głuchota, zaćma, wady serca oraz upośledzenie umysłowe (zespół różyczki wrodzonej).
Jak często występuje różyczka u dorosłych?
Na różyczkę chorują praktycznie wszyscy nieszczepieni ludzie. Jest to częsta choroba zakaźna zgłaszana w Polsce - w ostatnich latach odnotowuje się rocznie 4-6 tysięcy zachorowań, trzykrotnie więcej u chłopców i mężczyzn niż u dziewczynek i kobiet. Obecnie najczęściej chorują nieszczepieni chłopcy i młodzi mężczyźni w wieku 15-19 lat. Zachorowania wśród dorosłych są dosyć częste. W 2012 roku zgłoszono łącznie 6263 zachorowania, jednak tylko 42 chorych hospitalizowano, co świadczy o ogólnie łagodnym przebiegu różyczki. Ponad 3 tysiące zachorowań wystąpiło u pacjentów po 15. roku życia, w tym prawie 1000 zachorowań wśród osób dorosłych, u których z racji wieku przebieg choroby może być nieco cięższy. Chorowały, aczkolwiek bardzo rzadko, nawet osoby po 65. roku życia (zgłoszono 6 przypadków).
Różyczka najczęściej występuje chłodną porą roku, w okresie jesienno-zimowym, jednak zachorowania obserwuje się przez cały rok.
Jak się objawia różyczka u dorosłych?
Objawy różyczki u dorosłych są takie same jak u dzieci, ale przebieg choroby może być nieco cięższy, a u kobiet znacznie częściej występują objawy stawowe. Nawet 70% kobiet skarży się na różnego typu dolegliwości stawowe: od bólu, po zapalenie stawu. Dolegliwości mogą się utrzymywać od kilku dni do ponad miesiąca. Najczęściej zajęte są stawy palców, nadgarstki i kolana. O ile u dzieci najczęściej choroba przebiega łagodnie, młodzież w okresie dojrzewania i osoby dorosłe zwykle nieco ciężej przechodzą różyczkę, której przebieg kliniczny przypomina odrę, a powikłania choroby, takie jak zapalenie drobnych stawów u kobiet i zapalenie wątroby, rozwijają się u znacznie większego odsetka chorych.
Według niektórych źródeł nawet 1/3 dorosłych chorych może wymagać hospitalizacji z powodu długo utrzymującej się gorączki, niechęci do picia i jedzenia oraz odwodnienia. Najczęściej występujące objawy różyczki wśród hospitalizowanych dorosłych to: gorączka (>96% chorych), powiększenie węzłów chłonnych (>90% chorych), wysypka (>85%), zapalenie spojówek (>75%) i bóle głowy (>60%). Średni czas trwania gorączki wynosił 5 dni. U mężczyzn powikłaniem różyczki mogą być bóle i zapalenie jąder. Różyczka jest najgroźniejsza dla kobiet ciężarnych w pierwszych 3 miesiącach ciąży ze względu na ryzyko rozwoju ciężkich wad wrodzonych płodu. Zwykle wyróżnia się dwa okresy choroby: okres zwiastunów oraz okres objawów rozwiniętych.
Okres zwiastunów (prodromalny)
W odróżnieniu od dzieci, okres prodromalny zwykle występuje u dorosłych chorych i trwa 1-5 dni. Początkowo choroba manifestuje się objawami ze strony układu oddechowego, umiarkowaną gorączką, powiększeniem węzłów chłonnych, bólem głowy i ogólnie złym samopoczuciem. Objawom tym może towarzyszyć utrata apetytu, zmęczenie i nudności.
Okres objawów rozwiniętych (wysypkowy)
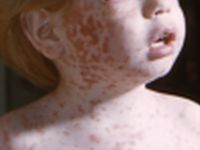
Objawy różyczki w tym okresie obejmują zwykle wysypkę, lekkie bóle stawów, gorączkę i zaczerwienienie oczu (zapalenie spojówek). Wysypka towarzyszy większości zakażeń wirusem różyczki (50-80%). Po okresie zwiastunów na skórze chorego pojawia się drobna, plamisto-grudkowa wysypka, której towarzyszą objawy ogólne: umiarkowana gorączka i złe samopoczucie, utrzymujące się przez kilka dni. Wysypka pojawia się najpierw na twarzy, a następnie rozprzestrzenia się od głowy ku dołowi. Dość charakterystyczne jest powiększenie węzłów chłonnych położonych tuż za uszami i na karku, które mogą powodować ból. Część osób zakażonych wirusem różyczki (20-50%) przechodzi różyczkę niecharakterystycznie, bez wysypki. W większości przypadków różyczki wysypka pojawia się po 16-18 dni po narażeniu na wirusa.
Umiejscowienie wysypki
Wysypka różyczkowa zajmuje głównie twarz, szyję i tułów, jest znacznie mniej nasilona na kończynach, a dłonie i stopy pozostawia wolne.
Powikłania różyczki u dorosłych
Przebieg różyczki u dorosłych zwykle jest nieco cięższy niż u dzieci i bardziej przypomina odrę. Poważne powikłania różyczki na szczęście występują rzadko. Do najczęstszych należą: odwodnienie, zapalenie stawów u kobiet, bóle jąder i zapalenie najądrzy u mężczyzn, rzadko zapalenie wątroby. Raz na 3000 przypadków zdarza się małopłytkowość. Jej następstwem mogą być zaburzenia krzepnięcia i krwawienia do mózgu, przewodu pokarmowego oraz nerek. Do najgroźniejszych powikłań różyczki należy zapalenie mózgu, które objawia się zaburzeniami świadomości, nadmierną sennością oraz zaburzeniami funkcji umysłowych i ruchowych, na przykład porażeniami (objawy ogniskowe). Różyczkowe zapalenie mózgu występuje z częstością 1 na 6000 chorych. Zapalenie mózgu może pozostawić trwałe następstwa w postaci upośledzenia słuchu, napadów drgawek, porażeń ruchowych i innych deficytów neurologicznych. Kolejnym możliwym, choć rzadkim powikłaniem różyczki jest rozwój kłębuszkowego zapalenia nerek. Najgroźniejszymi powikłaniami różyczki, z racji częstości występowania i ciężkości następstw, są powikłania położnicze: poronienie, przedwczesny poród oraz zespół różyczki wrodzonej, którego ryzyko sięga 85%, dlatego kobiety ciężarne, które nie chorowały na różyczkę, powinny po kontakcie z chorym pilnie zgłosić się do lekarza. Wady wrodzone płodu występują jeżeli dojdzie do zakażenia w pierwszym trymestrze ciąży.
Co robić w przypadku wystąpienia objawów różyczki u dorosłych?
W przypadku wystąpienia różyczki u osoby dorosłej należy się zgłosić do lekarza POZ. Samodzielnie można stosować leczenie objawowe łagodzące gorączkę i dolegliwości stawowe: przyjmować leki przeciwgorączkowe, przeciwzapalne i przeciwbólowe (paracetamol, niesteroidowe leki przeciwzapalne) oraz pić dużo płynów. W czasie gorączki należy leżeć w łóżku i często zmieniać ubrania, by były suche. Trzeba też pamiętać o zaraźliwości różyczki. Chory powinien unikać kontaktu z domownikami i innymi osobami podatnymi na zachorowanie (z wszystkimi osobami nieszczepionymi), gdyż może dojść do przeniesienia zakażenia. Ciężarne, które dotąd nie chorowały na różyczkę, w razie kontaktu z chorym lub zachorowania powinny się pilnie zgłosić do położnika prowadzącego ciążę. Podobnie zgłoszenia się do lekarza wymaga podejrzenie rozwoju powikłań różyczki u osób dorosłych. Pogorszenie samopoczucia, brak poprawy po kilku dniach choroby, znaczne osłabienie, bóle głowy, które nie ustępują po paracetamolu czy ibuprofenie, z towarzyszącą sztywnością karku, nudnościami, zaburzeniami świadomości (np. nadmierna senność) lub innymi objawami neurologicznymi budzą podejrzenie zapalenia mózgu. Takie dolegliwości wymagają pilnej diagnostyki w warunkach szpitalnych. Ważna jest także niezwłoczna konsultacja lekarska w przypadku podejrzenia zapalenia jądra, które objawia się silnym bólem w mosznie, tkliwością i obrzękiem, ponieważ zbliżone obawy mogą dać problemy wymagające pilnej interwencji chirurgicznej (np. skręt jądra - „ostra moszna”).
- kobiety w ciąży (I trymestr),
- osoby z upośledzoną odpornością (np. chorzy na białaczkę, zakażeni HIV/AIDS, pacjenci przyjmujący glikokortykosteroidy i inne leki immunosupresyjne lub będące w trakcie chemioterapii nowotworów).
W jaki sposób lekarz ustala rozpoznanie różyczki?
Do rozpoznania różyczki przydatny jest wywiad: na przykład kontakt z chorym na różyczkę w czasie odpowiadającym okresowi wylęgania umożliwia powiązanie epidemiologiczne ze źródłem zakażenia. Brak przechorowania różyczki w dzieciństwie, jak też brak szczepień przeciwko tej chorobie również uprawdopodobnia rozpoznanie, które najłatwiej jest postawić w okresie epidemii (okresowego wzrostu zachorowań). Wysypka towarzysząca różyczce jest na tyle charakterystyczna, że zwykle umożliwia wysunięcie podejrzenia różyczki na podstawie badania klinicznego, niemniej zbliżone wysypki występują w wielu innych zakażeniach wirusowych, na przykład rumieniu zakaźnym (w chorobie tej mogą też występować objawy stawowe i dlatego bardzo trudno je odróżnić u dorosłych) i zakażeniach enterowirusowych, dlatego w ważnych sytuacjach, takich jak podejrzenie różyczki u ciężarnej, konieczna jest weryfikacja rozpoznania za pomocą badań serologicznych krwi. Podobnie postępuje się w przypadkach wątpliwych (nietypowy przebieg, kolejne wystąpienie różyczki), wówczas rozpoznanie potwierdza się za pomocą badań laboratoryjnych.
Jakie są metody leczenia różyczki u dorosłych?
Z braku leczenia przyczynowego stosuje się wyłącznie postępowanie objawowe (leki przeciwgorączkowe i przeciwbólowe). W zapaleniu jądra, podobnie jak w świnkowym zapaleniu jądra, ulgę przynosi wyższe ułożenie jądra (suspensorium, obcisłe spodenki), a w przypadkach przebiegających z silnymi bólami - także leki przeciwzapalne. Zakażenie wirusem różyczki nie stwarza ryzyka nadkażeń bakteryjnych. Antybiotyki są zbędne i nieskuteczne.
Czy jest możliwe całkowite wyleczenie różyczki u dorosłych?
Różyczka jest generalnie chorobą samoograniczającą się, której przechorowanie pozostawia trwałą odporność na całe życie. Z wyjątkiem kobiet w pierwszym trymestrze ciąży i przypadków zapalenia mózgu, zwykle nie dochodzi do rozwoju trwałych powikłań. Z trwałych następstw możliwe są wady wrodzone płodu oraz ubytki neurologiczne po przebyciu zapalenia mózgu. Zachorowania na różyczkę osób zaszczepionych są bardzo mało prawdopodobne i zwykle przebiegają łagodnie i bez powikłań. Wysypki przypominające różyczkę u osób szczepionych są najczęściej spowodowane innymi przyczynami, jak zakażenia innymi wirusami (enterowirusy, parwowirus B19) i reakcjami uczuleniowymi.
Co trzeba robić po zakończeniu leczenia różyczki?
Większość osób uzyskuje dożywotnią odporność po przechorowaniu różyczki w dzieciństwie lub w wieku późniejszym i nigdy ponownie nie zachoruje. Po ustąpieniu objawów i w przypadkach bez powikłań można powrócić do normalnej aktywności życiowej. W razie powikłań konieczna może być hospitalizacja.
Co robić, aby uniknąć zachorowania na różyczkę?
Możliwa, choć trudna i niepraktyczna jest izolacja osób wrażliwych na zakażenie. W ten sposób można postępować wobec ciężarnych, które nie chorowały dotąd na różyczkę, oraz pacjentów w ciężkiej immunosupresji. W większości krajów, w tym w Polsce, dostępne są szczepionki skojarzone przeciw odrze, śwince i różyczce (MMR). Różyczkę można wyeliminować pod warunkiem uzyskania powszechnej odporności zbiorowiskowej za pomocą szczepień ochronnych. Uodpornienie przeciw różyczce wymaga przynajmniej jednej dawki szczepionki skojarzonej przeciwko odrze, śwince i różyczce. Najlepiej podać dziecku pierwszą dawkę szczepionki po 1. roku życia (od 13. miesiąca życia). W Polsce dawkę przypominającą podaje się w 10. roku życia. Szczepienie przeciw różyczce nie wydaje się skuteczne jako interwencja poekspozycyjna, jednak dostępne dane sugerują, że podanie szczepionki w okresie inkubacji zakażenia nie wiąże się z dodatkowymi działaniami niepożądanymi, a w przypadku wątpliwej lub klinicznie nieistotnej ekspozycji, osoba z kontaktu uzyskuje szybko odporność.
Jeśli dorosła osoba nie chorowała na różyczkę, szczepionkę może przyjąć w dowolnym wieku. Po szczepieniu należy się powstrzymać z zachodzeniem w ciążę przez 3 miesiące. Nie odnotowano istotnych niepożądanych odczynów poszczepiennych po szczepionce przeciw różyczce, dlatego wszystkie wrażliwe na zachorowanie osoby z wyjątkiem ciężarnych i osób z ciężkimi zaburzeniami odporności, powinny zostać zaszczepione. Po szczepieniu możliwe jest wystąpienie bardzo lekkich objawów różyczki (u około 3% zaszczepionych), które nie mają znaczenia klinicznego. W Stanach Zjednoczonych, gdzie przed wprowadzaniem powszechnych szczepień w 1969 roku notowano po kilkadziesiąt tysięcy przypadków różyczki rocznie, co prowadziło do przynajmniej kilkudziesięciu przypadków różyczki wrodzonej, powszechne szczepienia pozwoliły ograniczyć liczbę przypadków różyczki do poniżej 1000 rocznie, z okresowym wzrostem zachorowań wywołanym epidemiami w populacjach nieszczepionych (np. Amisze). W 2003 roku zgłoszono rekordowo niską liczbę - 7 przypadków różyczki - i chorobę uznano za wyeliminowaną w Stanach Zjednoczonych.