Co to jest zatrucie pokarmowe i jakie są jego przyczyny?
Jako zatrucia pokarmowe określa się ostre i gwałtowne dolegliwości żołądkowo-jelitowe objawiające się nudnościami, wymiotami, bólami brzucha oraz – zwykle – biegunką i gorączką, które występują w stosunkowo krótkim czasie po spożyciu żywności skażonej drobnoustrojami lub wytwarzanymi przez nie toksynami i stosunkowo szybko ustępują. W bardzo rzadkich przypadkach zatrucia pokarmowe mogą być wywołane przez zawarte w żywności toksyny chemiczne lub pestycydy.
Okres wylęgania zatruć pokarmowych, zwłaszcza wywołanych przez toksyny bakteryjne, jest bardzo krótki: wynosi od kilku do kilkunastu godzin, maksymalnie do kilku dni. Podstawową cechą zatruć pokarmowych jest ich szybkie wystąpienie po spożyciu pokarmu, co pozwala na łatwe skojarzenie dolegliwości ze strony przewodu pokarmowego ze spożytym pokarmem. Zatrucia pokarmowe są bardzo częste i zwykle mają łagodny przebieg, ale sporadycznie mogą być nawet śmiertelne. Przenoszą się one drogą pokarmową, a źródłem choroby jest najczęściej żywność pochodzenia zwierzęcego lub zawierająca surowce zwierzęce (np. mleko lub jaja). Liczba zatruć pokarmowych znacznie zwiększa się latem, gdy temperatury są korzystniejsze dla rozwoju bakterii. Konsumentowi żywności trudno uniknąć zatrucia pokarmowego, ponieważ bezpośrednio przed posiłkiem zwykle nie może stwierdzić, czy dany produkt spożywczy lub napój jest bezpieczny, jako że obecność drobnoustrojów chorobotwórczych i ich toksyn nie musi wpływać na wygląd, smak i zapach żywności.
Zatrucie pokarmowe może dotyczyć jednej osoby lub grupy osób, jeżeli wszyscy spożywali te same skażone potrawy. Większość zatruć pokarmowych wywołują toksyny wytwarzane przez bakterie albo po prostu zbyt duża ilość bakterii zawarta w pokarmie. W odpowiednich warunkach (wilgotność, składniki odżywcze, temperatura i czas) z jednej bakterii mogą powstać miliony bakterii potomnych. Niektóre szczepy bakterii produkują toksyny podczas namnażania się. Zatem im więcej bakterii, tym większe ryzyko zatrucia pokarmowego. Bakterie, które najczęściej powodują zatrucia pokarmowe w opisanym mechanizmie, to Campylobacter, rzadziej patogenne szczepy Escherichia coli, Salmonella, Shigella, Listeria i laseczki Clostridium.
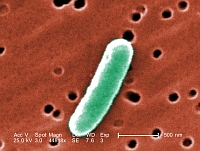
Campylobacter (zob. zdjęcie obok), bakteria najczęściej będąca przyczyną zatruć pokarmowych po spożyciu skażonego mięsa drobiowego, może znajdować się w surowym mięsie drobiowym, niepasteryzowanym mleku, czerwonym mięsie i nieprzegotowanej wodzie. Pałeczki Salmonella, występują w niepasteryzowanym mleku, jajkach i produktach z surowych jaj oraz w surowym mięsie i drobiu. Za najczęstsze przyczyny zatruć pokarmowych w Stanach Zjednoczonych uważa się norowirusy, zatrucie rybami z rodziny makrelowatych, różne szczepy niedurowych pałeczek z rodzaju Salmonella lub Campylobacter. Ponadto zatrucia pokarmowe mogą powodować toksyny bakteryjne wytwarzane przez Bacillus cereus i gronkowce złociste (Staphylococcus aureus) oraz zakażenia patogennymi szczepami Escherichia coli, bakteriami z rodzaju Shigella, Listeria i Vibrio, rzadziej innymi czynnikami zakaźnymi, takimi jak wirus zapalenia wątroby typu A, rotawirusy i pasożyty (Giardia lamblia, Cyclospora, pełzak czerwonki i Cryptosporidium). Do zatruć pokarmowych zalicza się także zatrucia po spożyciu ryb i skorupiaków (zatrucie skombrotoksyną, toksyną Ciguatera, tetrodotoksyną). Pojęcie zatrucia pokarmowego jest nazwą popularną.
W medycynie używa sie raczej określenia choroby przenoszone drogą pokarmową. W praktyce przyczyną zatrucia pokarmowego jest spożycie pokarmów, które zostały skażone, ponieważ ktoś popełnił błąd: nie przestrzegał higieny np. nie umył prawidłowo rąk lub surowców przed przygotowywaniem żywności. By uniknąć nowych zachorowań prawo nakazuje lekarzom zgłaszanie wszystkich przypadków zatruć pokarmowych władzom sanitarnym (powiatowy Sanepid). Większość czynników etiologicznych zatruć pokarmowych omówiono szczegółowo w rozdziałach poświęconych biegunce wirusowej i bakteryjnej. Poniżej przedstawiono zatrucia rybami.
Zatrucia pokarmowe rybami
Zatrucie rybami z rodziny makrelowatych
Zatrucie rybami z rodziny makrelowatych to bardzo częste zatrucie pokarmowe, wywołane przez histaminę zawartą w zepsutych rybach, które mają ciemne mięso, na przykład makreli zwanej skumbrią (od której pochodzi nazwa skombrotoksyna), tuńczyka, morszczuka lub ostroboka. Skombrotoksyna to faktycznie histamina, która powstaje w dużej ilości w mięsie ryb pod wpływem bakterii gnilnych, które rozkładają białko – ciemne ryby zawierają dużo aminokwasu histydyny, z której powstaje histamina. Zatrucie rybami z rodziny makrelowatych jest więc w istocie zatruciem histaminą, która w zepsutych rybach może osiągać stężenia 25–50 mg w 100 g ryby.
Jak często występuje zatrucie rybami z rodziny makrelowatych?
W Stanach Zjednoczonych, zatrucie rybami z rodziny makrelowatych odpowiada za około 5% przypadków wszystkich zatruć pokarmowych, co oznacza, że jest najczęstszym zatruciem pokarmowym. Polskich danych brakuje, gdyż oficjalnie nie zgłoszono w 2013 roku ani jednego przypadku zatrucia rybą, skorupiakiem i innymi produktami spożywczymi pochodzenia morskiego.
Jak objawia się zatrucie rybami z rodziny makrelowatych?
Objawy zatrucia pojawiają się prawie natychmiast po spożyciu ryby (po 10–30 minut) i odpowiadają silnej reakcji na histaminę. Należą do nich: zaczerwienienie, pokrzywka i świąd skóry, przyspieszona akcja serca, bóle głowy, silny niepokój, duszności, nudności, suchość w jamie ustnej, wzmożone pragnienie oraz zaburzenia połykania. Po kilku godzinach dołącza się biegunka. Objawy zależą od osobniczej wrażliwości na histaminę, ilości spożytego mięsa i stężenia histaminy w spożytym mięsie. Choroba na ogół ustępuje samoistnie, ale objawy zatrucia są uciążliwe.
Jak się rozpoznaje i leczy zatrucie rybami z rodziny makrelowatych?
Chorobę rozpoznaje się na podstawie charakterystycznych objawów oraz wywiadu wskazującego na spożycie ryb makrelowatych. Leczeniem z wyboru jest podanie leków przeciwhistaminowych oraz postępowanie objawowe. W przypadku ciężkiego zatrucia konieczne jest przyjęcie chorego do szpitala w celu monitorowania czynności życiowych i podania tlenu. Po ustąpieniu objawów zatrucie nie pozostawia trwałych następstw.
Zatrucia innymi rybami
Ciguatera to zatrucie pokarmowe po spożyciu tropikalnych ryb drapieżnych, którego przyczyną są toksyny morskie, zwane ciguatoksynami. Objawy zatrucia opisano po spożyciu łącznie około 400 gatunków ryb mórz tropikalnych i subtropikalnych, w tym takich jak pstrąg, łosoś, makrela, barakuda, niektóre ryby murenowate, a także łososi hodowlanych. Pierwotnym źródłem ciguatoksyn są morskie algi z gatunku Gambierdiscus toxicus, które są zjadane przez skorupiaki i ryby mórz tropikalnych. W kolejnych ogniwach łańcucha pokarmowego dochodzi do postępującego nagromadzenia się toksyn, a stężenie ciguatoksyn w mięsie dużych, drapieżnych gatunków ryb może osiągać poziom toksyczny dla człowieka, szczególnie, że ciguatoksyny są odporne na temperaturę i gotowanie nie zmniejsza ryzyka zatrucia. Objawy pojawiają się bardzo szybko (do około 30 minut) po spożyciu skażonego mięsa i rozpoczynają się gwałtownymi wymiotami, biegunką i bólami brzucha.
Następnie dołączają bóle mięśni, zawroty głowy, nadmierna potliwość, stany lękowe, obniżenie temperatury ciała, drętwienie ust i palców oraz ataksja. Mogą wystąpić omamy. Charakterystycznym objawem zatrucia ciguatera są zaburzenia czucia (spaczone czucie), na przykład uczucie gorąca po dotknięciu zimnego przedmiotu. Zatrucia ciguatera występują szczególnie często w tropikalnych rejonach Pacyfiku, północnej Australii i na Karaibach. Ponieważ nie ma skutecznej odtrutki, w zatruciu ciguatera stosuje się leczenie objawowe. Zapobieganie sprowadza się do unikania spożywania większych ryb (ponad 3 kilogramy) pochodzących z mórz tropikalnych.
Tetrodotoksyna to bardzo silna neurotoksyna powodująca przerwanie przewodzenia impulsów w nerwach. Trucizna znajduje się w ciele niektórych gatunków ryb, w tym w najbardziej znanych rybach fugu, wykorzystywanych w kuchni japońskiej. Działanie tetrodotoksyny polega na blokowaniu kanałów sodowych komórek nerwowych. Dawka śmiertelna jest bardzo mała (LD50 wynosi 334 µg/kg u myszy po podaniu doustnym). Tetrodotoksyna powstaje przy udziale bakterii symbiotycznych, jest bardzo stabilnym związkiem chemicznym i nie rozkłada się podczas gotowania. Po spożyciu tetrodotoksyny pojawiają się zawroty głowy, silne osłabienie, bóle głowy, nudności i problemy z oddychaniem. Rozwijają się postępujące porażenia mięśni. Ponieważ toksyna nie przechodzi przez barierę krew–mózg, osoba zatruta jest sparaliżowana, nie może się ruszać ani mówić, ale pozostaje całkowicie przytomna. Dochodzi też do porażenia mięśni oddechowych, co zwykle jest przyczyną zgonu. Śmiertelność jest wysoka, sięga 50–80% w ciągu 4–24 godzin po wystąpieniu objawów. Jeśli osoba zatruta przeżyje 24 godziny, zwykle całkowicie wraca do zdrowia.
Jak często występują zatrucia pokarmowe?
Zatrucia pokarmowe są bardzo częste i chociaż zwykle mają łagodny przebieg, sporadycznie mogą nawet być śmiertelne. Liczba zatruć pokarmowych jest największa latem. Zatrucia pokarmowe stanowią bardzo częsty problem, największy w krajach rozwijających się, ale stwierdza się je także w krajach rozwiniętych. Według oficjalnych, z całą pewnością zaniżonych danych, gdyż większość chorych z łagodniejszym zatruciem nie zgłasza się do lekarza, w 2013 roku zgłoszono w Polsce ponad 7 tysięcy zatruć pokarmowych wywołanych przez pałeczki Salmonella i hospitalizowano z tego powodu ponad 5 tysięcy pacjentów. Najwięcej zachorowań (>1000) wystąpiło w najcieplejszych miesiącach wakacyjnych: lipcu i sierpniu. Najczęściej chorowały małe dzieci – do 4. roku życia włącznie.
W Polsce w ostatnich latach rejestrowano około 400–500 biegunek wywołanych przez Escherichia coli, w tym 300–400 wymagających hospitalizacji rocznie, nieco więcej kampylobakerioz (400–500 rocznie, w tym 300–400 hospitalizacji), około 200 jersinioz (w tym ok. 100 hospitalizacji) oraz około 150 zatruć gronkowcowych (w tym ok. 100 hospitalizacji). Najwięcej zgłoszono „innych bakteryjnych zakażeń jelitowych” – prawie 10 tysięcy, w tym ponad 8 tysięcy hospitalizacji oraz „pozostałych bakteryjnych zatruć pokarmowych” (1646, w tym 909 hospitalizacji w 2013 roku). Łącznie oficjalnie zgłasza się rocznie w Polsce ponad 20 tysięcy ostrych zatruć pokarmowych i zakażeń jelitowych, które są przyczyną kilkunastu tysięcy przyjęć do szpitala. Ponieważ jedna hospitalizacja przypada zazwyczaj na kilkunastu do kilkudziesięciu chorych z łagodniejszym zatruciem pokarmowym, można oszacować, że w Polsce może występować nawet kilkaset tysięcy ostrych zatruć pokarmowych rocznie.
Jak się objawia zatrucie pokarmowe?
Okres wylęgania zatrucia pokarmowego różni się w zależności od jego przyczyny. Czasami objawy pojawiają się w ciągu godziny po zjedzeniu skażonego produktu, ale w większości przypadków występują po 12-48 godzinach. Zatrucie pokarmowe najczęściej trwa krótko, 1–3 dni, ale w przypadku zakażeń bakteryjnych może się przedłużyć do tygodnia, zależnie od rodzaju bakterii, ciężkości infekcji i ogólnego stanu zdrowia chorego. Zdecydowana większość osób, które uległy zatruciu, wraca całkowicie do zdrowia w ciągu około 7 dni.
Do najczęstszych objawów zatrucia należą nudności i wymioty, które zwykle są pierwszym objawem zatrucia, bóle brzucha i biegunka. Objawy mogą też obejmować gorączkę i dreszcze, krwawe stolce, odwodnienie, bóle mięśniowe oraz znaczne osłabienie. W bardzo rzadkich przypadkach zatrucie pokarmowe może mieć poważny przebieg i prowadzić do zagrożenia życia (np. w zatruciu jadem kiełbasianym).
Objawy zatrucia pokarmowego najczęściej mijają samoistnie po kilku godzinach lub dniach, pod warunkiem uzupełniania płynów traconych w wyniku wymiotów lub biegunki, i zwykle ustępują bez następstw. Charakterystyczną cechą zatruć pokarmowych jest ich szybkie wystąpienie po spożyciu skażonego pokarmu oraz obecność wymiotów. Pomimo wymienionych cech zatruć pokarmowych, ustalenie ich przyczyny w oparciu o same objawy kliniczne jest trudne i do stwierdzenia przyczyny potrzebne są badania mikrobiologiczne (np. posiewy kału, badanie na obecność toksyn).
Co robić w przypadku wystąpienia objawów zatrucia pokarmowego?
Objawy zatrucia pokarmowego, nudności, wymioty i biegunka mają zazwyczaj tendencję do samoograniczania się. Wymioty najczęściej przynoszą chorym ulgę. Problem zdrowotny stanowią konsekwencje oraz powikłania zatrucia pokarmowego: odwodnienie i zaburzenia elektrolitowe, zaostrzenie współistniejących chorób przewlekłych, rzadziej ciężkie zaburzenia metaboliczne i rozsiew zakażenia jelitowego. Postępowanie w przypadku zatrucia pokarmowego polega na przeciwdziałaniu wymienionym powikłaniom, przede wszystkim odwodnieniu.
Podobnie jak w ostrej biegunce obowiązują trzy podstawowe zasady: nawadniania doustnego, czyli uzupełniania płynów by zapobiec odwodnieniu, kontynuowania żywienia oraz leczenia i monitorowania stanu nawodnienia. Zaleca się częste picie niewielkich ilości płynów, najlepiej specjalnie do tego przeznaczonych (doustny płyn nawadniający). Najczęstsze dawkowanie u dorosłych to rozpuszczona w wodzie zawartość 2–6 saszetek na dobę. Przyjmowanie niewielkich ilości płynów (1–2 łyki) zaleca się nawet przy występujących wymiotach lub nudnościach, co może zmniejszyć ich nasilenie. Podczas mdłości lub wymiotów należy na około godzinę, maksymalnie przez kilka godzin, powstrzymać się od jedzenia.
Następnie żywienie należy kontynuować, co jest szczególnie ważne u małych dzieci, osób przewlekle chorych i starszych, które mają niewielkie rezerwy energetyczne. Przy znacznej utracie płynów można zastosować „doustną kroplówkę”, czyli regularne, częste (np. co 1–3 minut) podawanie łyżeczki płynu nawadniającego, co jest kłopotliwe ale skuteczne i zwykle pozwala uniknąć konieczności pobytu w szpitalu. Jeżeli dojdzie do ciężkiego odwodnienia, zwykle konieczna jest hospitalizacja i podawanie płynów drogą dożylną. W zatruciach wywołanych przez zakażenia bakteryjne przewodu pokarmowego mogą pomóc leki przywracające prawidłową florę jelitową (probiotyki), które ograniczają rozwój patogennych bakterii i skracają czas utrzymywania się biegunki. Antybiotyki nie są zalecane w leczeniu zatruć pokarmowych, ponieważ zwykle nie przyspieszają wyzdrowienia, natomiast sprzyjają wystąpieniu zaburzeń flory jelitowej i rozwojowi nosicielstwa patogennych bakterii. Mogą także prowadzić do powikłań, na przykład poantybiotykowego rzekomobłoniastego zapalenia jelit lub zespołu hemolityczno-mocznicowego (w zakażeniach EHEC). Czas powrotu do zdrowia zależy od rodzaju zatrucia, wieku chorego i stanu ogólnego zdrowia, w tym chorób współistniejących.
W jaki sposób lekarz ustala rozpoznanie zatrucia pokarmowego?
Rozpoznanie ostrego zatrucia pokarmowego zwykle jest oczywiste dla samego chorego, dlatego lekarz opiera się na wywiadzie. Pomocnicze znaczenie ma wywiad dotyczący współistniejących chorób przewlekłych, przyjmowanych leków, podróży czy wystąpienia zatrucia u innych osób. Rozpoznanie przyczyny zatrucia pokarmowego jest łatwiejsze, jeśli więcej osób jadło te same potrawy i ma podobne objawy. Najważniejsza jest ocena ogólnego stanu chorego i jego nawodnienia oraz przekazanie informacji dotyczących postępowania. Jeśli chory wymaga przyjęcia do szpitala, lekarz zbada i zmierzy ciśnienie tętnicze, częstotliwość rytmu serca i oddechu. Oceni też stopień ewentualnego odwodnienia i zbada brzuch. Z kolei do ustalenia przyczyny zatrucia najczęściej potrzebne są badania laboratoryjne. Do badania można wysłać próbkę kału lub wymiocin. W razie potrzeby wykonuje się badania krwi (np. morfologia, elektrolity, glukoza, kreatynina czy gazometria).
Jakie są metody leczenia zatrucia pokarmowego?
Większość przypadków zatrucia pokarmowego ustępuje w ciągu paru dni bez konieczności zgłaszania się do lekarza. Podstawowe znaczenie ma nawadnianie doustne opisane w części poświęconej postępowaniu w zatruciu pokarmowym. Jeżeli zatrucie przebiega ciężko, lekarz może zdecydować o leczeniu szpitalnym i nawadnianiu dożylnym. W niektórych rodzajach zakażeń bakteryjnych przewodu pokarmowego lekarz może wyjątkowo zlecić antybiotyki. Zagadnienie leczenia biegunki omówiono w dziale poświęconym postępowaniu w biegunce bakteryjnej. W skrócie, najważniejsze jest nawadnianie doustne i właściwe żywienie – objawy zatrucia pokarmowego wymioty i biegunka samoistnie ustąpią w ciągu maksymalnie kilku dni, chodzi o to, by przeciwdziałać rozwojowi groźnego odwodnienia i uzupełniać rezerwy energetyczne organizmu. Choremu z zatruciem, które przebiega z towarzyszącą biegunką, prawie zawsze można podać probiotyki o udokumentowanym działaniu (np. Lactobacillus GG, Saccharomyces boulardii – inne, niesprawdzone probiotyki mogą być nieskuteczne) i smektyn. W łagodzeniu dolegliwości bardzo skuteczne są nowoczesne leki hamujące wytwarzanie soku jelitowego (racekadotryl). Czasami stosuje się leki hamujące wymioty (np. ondansetron). Dorosłym, ale absolutnie nie dzieciom, u których mogą prowadzić do nasilenia zatrucia, doraźnie można podać leki hamujące motorykę przewodu pokarmowego (loperamid). Tradycyjne środki (np. węgiel aktywowany, tanina) nie działają, zatem nie powinno się ich stosować.
Czy jest możliwe całkowite wyleczenie zatrucia pokarmowego?
Objawy zatrucia pokarmowego mijają samoistnie po kilku godzinach lub dniach i przy prawidłowym uzupełnieniu niedoborów płynów traconych w wyniku wymiotów lub biegunki zwykle ustępują bez jakichkolwiek następstw.
Kiedy należy się bezwzględnie zgłosić do lekarza?
Alarmowymi objawami są także objawy septyczne, takie jak: przyspieszona czynność serca powyżej 90 uderzeń na minutę (u dorosłych), temperatura ciała poniżej 36°C lub powyżej 38°C, zwiększona częstość oddechów (ponad 20 na minutę u dorosłych), wysiłek oddechowy lub zaciąganie przestrzeni międzyżebrowych, jak też jakiekolwiek zaburzenia świadomości (np. rozdrażnienie, apatia, senność, dezorientacja, omamy, śpiączka).
Ponadto oddawanie stolców z krwią, silne bóle brzucha oraz brak poprawy po nawadnianiu doustnym. Pilnego zgłoszenia się do lekarza wymagają chorzy z objawami toksycznymi lub znacznego stopnia odwodnieniem, które można poznać po suchych błonach śluzowych (język, spojówki), oddawaniu jedynie niewielkich ilości moczu lub braku oddawania moczu, wybitnie wzmożonym pragnieniu, zapadniętych gałkach ocznych. W przypadku zatrucia pokarmowego bezwzględnego zgłoszenia się do lekarza wymagają niemowlęta, kobiety ciężarne i osoby w podeszłym wieku lub przewlekle chore, u których doszło do zaostrzenia choroby podstawowej.
Co należy robić po zakończeniu leczenia zatrucia pokarmowego?
Jeżeli objawy zatrucia pokarmowego ustąpiły, a pacjent czuje się dobrze, nie są potrzebne żadne dalsze działania ani ograniczenia aktywności życiowej. Przez kilka tygodni po zatruciu pokarmowym należy ściśle przestrzegać higieny (przede wszystkim myć ręce po korzystaniu z toalety), gdyż w przypadku zakażeń przewodu pokarmowego ozdrowieńcy mogą wydalać bakterie jeszcze przez jakiś czas (np. kilka tygodni) po ustąpieniu ostrych objawów. Przestrzeganie higieny ma szczególne znaczenie dla osób, które opiekują się małymi dziećmi, osobami przewlekle chorymi oraz zatrudnionych przy produkcji i dystrybucji żywności. Osoby takie mogą ze względów sanitarno-epidemiologicznych wymagać odsunięcia od pracy do uzyskania trzykrotnych ujemnych posiewów kału (dotyczy zakażeń pałeczkami Salmonella lub Shigella).
Co robić, aby uniknąć zatrucia pokarmowego?
Najlepszym i najprostszym sposobem zapobiegania zatruciom pokarmowym jest przestrzeganie zasad higieny oraz zachowywanie dobrych warunków sanitarnych podczas przygotowywania i przechowywania żywności. Zapobieganie epidemiom zatruć polega na skutecznym nadzorze sanitarnym nad żywnością i odsunięciu chorych oraz nosicieli od czynności związanych z obrotem żywnością. Ryzyko zatrucia pokarmowego można zminimalizować, przestrzegając wskazówek dotyczących przechowywania i higieny żywności. Zimne produkty trzeba wkładać do lodówki lub zamrażarki niezwłocznie po powrocie z zakupów. Surowe mięso oddziela się od gotowanego czy pieczonego i przechowuje w czystych, zamkniętych pojemnikach. Surowe mięso i ryby należy przechowywać na najniższej półce lodówki, by nie doszło do skażenia innych produktów żywnościowych przez wyciekające z nich soki. Bardzo ważne jest mycie rąk przed przygotowywaniem jedzenia lub dotykaniem produktów gotowych do spożycia. Nie należy pozostawiać jedzenia poza lodówką na dłużej niż parę godzin (lub godzinę w upalne dni) i chować ugotowane pozostałości po posiłkach do lodówki, kiedy tylko ostygną. Jeżeli na rękach występują zmiany skórne, w tym skaleczenia, należy je zakleić plastrem zanim dotknie się żywności.
Owoce i warzywa muszą być umyte pod bieżącą wodą. Należy pamiętać o używaniu różnych desek do krojenia produktów surowych i gotowych do spożycia. Pod względem higienicznym do krojenia najlepiej nadają się deski plastikowe i szklane. Powinno się unikać spożywania niepasteryzowanego mleka, surowych jajek i niedogotowanego mięsa. Zwierzęta domowe należy trzymać z daleka od blatów roboczych i jedzenia. Nawet jeśli kupimy mięso (np. drobiowe) skażone bakteriami (np. Salmonella czy Campylobacter), to wcale nie znaczy, że musi dojść do zatrucia pokarmowego, gdyż bakterie te giną podczas pieczenia i gotowania. Dlatego trzeba pamiętać o dokładnym gotowaniu mięsa w celu zabicia wszelkich szkodliwych bakterii. Warunkiem jest jednak uniknięcie przeniesienia bakterii ze skażonego mięsa, na przykład przez brudną deskę do krojenia lub nóż, na sałatkę lub inne potrawy spożywane bez dalszej obróbki cieplnej – choćby wędliny. Z tego samego powodu trzeba bardzo uważać przy ewentualnym myciu mięsa przed gotowaniem, by nie rozprzestrzeniać bakterii po całej kuchni.