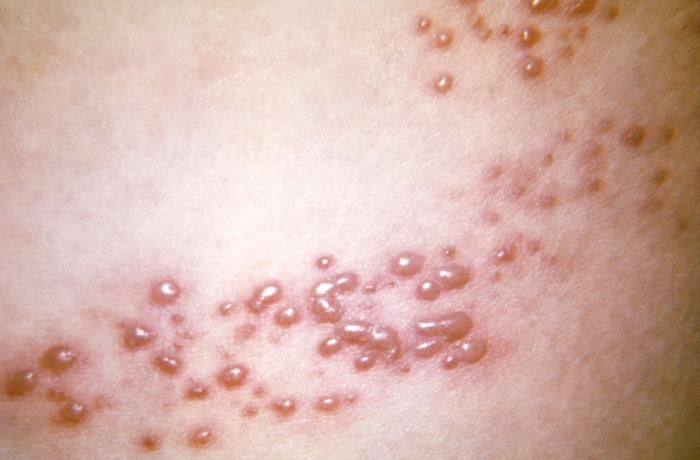
Ryc. 1. Wysypka plamisto-grudkowa w przebiegu półpaśca wywołanego przez wirusa ospy wietrznej i półpaśca (VZV). Fot. Public Health Image Library (PHIL)
Półpasiec jest chorobą zakaźną wywołaną przez wirus ospy wietrzej i półpaśca. Jest to reaktywacja utajonego zakażenia tym wirusem, co oznacza, że może on wystąpić u osób, które chorowały na ospę wietrzną, niezależnie czy jej przebieg był ciężki, czy lekki. Głównym objawem jest bolesna wysypka, zwykle na tułowiu, po jednej stronie – pęcherzyki wypełnione płynem, które pękają i przysychają z pozostawieniem strupka. W leczeniu stosuje się leki antywirusowe i przeciwbólowe.
SPIS TREŚCI
Półpasiec (łac. herpes zoster) to reaktywacja (uczynnienie) utajonego zakażenia wirusowego wywołanego przez wirus ospy wietrznej i półpaśca (ang. varicella zoster virus, VZV, obecnie określany jako Human Herpesvirus-3 – HHV-3), ten sam wirus, który przy pierwszym zakażeniu wywołuje ospę wietrzną. Choroba może zatem wystąpić u wszystkich osób, które przebyły w przeszłości ospę wietrzną, niezależnie od tego czy przebieg ospy wietrznej był łagodny czy ciężki.
Półpasiec jest zaraźliwy dla otoczenia. Po kontakcie z chorym osoby podatne na zakażenie mogą zachorować na ospę wietrzną.
Objawem półpaśca są zmiany skórne, najczęściej zlokalizowane wzdłuż nerwów międzyżebrowych, czyli po jednej stronie tułowia – stąd pochodzi nazwa choroby „pół-pasiec”.

Półpasiec objawia się jednostronnym występowaniem bolesnych pęcherzyków charakterystycznie umiejscowionych na obszarach skóry unerwionych przez jeden korzeń rdzeniowy zwanych dermatomami. Ponieważ zmiany występują po jednej stronie i zwykle nie przekraczają linii środkowej ciała, a najczęstszą lokalizacją półpaśca są nerwy międzyżebrowe – stąd pochodzi nazwa choroby „pół-pasiec”. Przed wystąpieniem zmian skórnych mogą się pojawić objawy zwiastunowe, takie jak ból w obrębie jednego dermatomu (czyli obszaru, na którym potem pojawią się zmiany skórne) – ciągły lub przerywany, częsty lub sporadyczny, piekący, kłujący, pulsujący, czasem wyzwalany głównie przez dotyk. Nieprzyjemne doznania w tej okolicy mogą mieć też postać świądu skóry lub uczucia mrowienia i innych parestezji (nieprzyjemnych wrażeń, takich jak pieczenie, drętwienie, kłucie). Ból i parestezje występują w dzień i w nocy i pojawiają się zwykle 3–4 dni przed wykwitami skórnymi. Czasem utrzymują się ponad tydzień po ustąpieniu zmian skórnych. Dodatkowo może wystąpić gorączka lub stan podgorączkowy, złe samopoczucie, ból głowy.
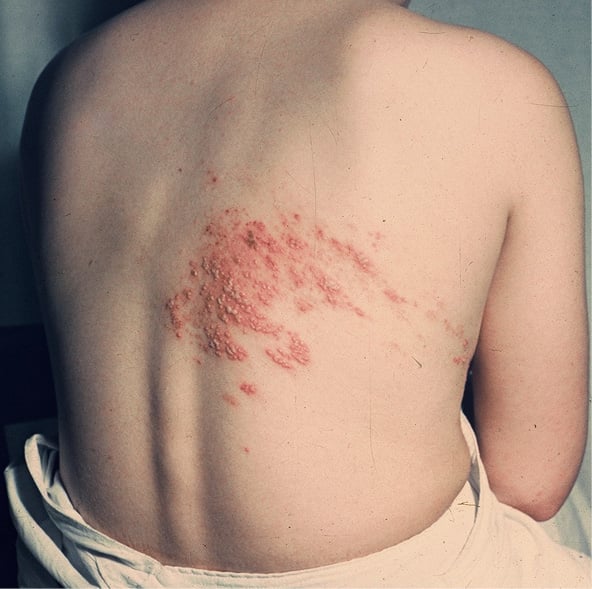
Półpasiec cechuje się wystąpieniem zwykle bolesnej lub swędzącej wysypki, charakterystycznie jednostronnej, zajmującej obszar jednego dermatomu lub sąsiednich dermatomów, czyli obszarów skóry unerwionych przez jeden korzeń rdzeniowy. Wysypka najczęściej występuje na tułowiu wzdłuż nerwu międzyżebrowego. Wykwity zwykle nie przekraczają linii środkowej ciała (stąd nazwa choroby „pół-pasiec”). U około 1/5 chorych wysypka obejmuje sąsiednie dermatomy. Rzadziej wysypka może mieć charakter rozsiany i zajmować trzy lub więcej dermatomów. Stan ten, który nazywany półpaścem uogólnionym (rozsianym) zwykle występuje tylko u osób z osłabionym układem odpornościowym. Rozsiany półpasiec może być trudny do odróżnienia od ospy wietrznej.
Początkowo wysypka jest rumieniowo-plamista, ale utrzymuje się krótko i łatwo ją przeoczyć. Następnie pojawiają się skupiska grudek, z których po 1–2 dniach powstają pęcherzyki wypełnione płynem surowiczym (przezroczystym) lub mętnym, a następnie krosty, po kolejnych 4–5 dniach pęcherzyki pękają, pozostawiając bolesne nadżerki i owrzodzenia, pokrywające się strupami (po upływie 7–10 dni). Nowe wykwity pojawiają się rzutami przez około 7 dni. Po 3–4 tyg. strupy odpadają i często pozostają blizny, odbarwienia lub przebarwienia. Wykwity (nadżerki i drobne owrzodzenia) mogą się pojawić na błonach śluzowych. Wysypce (osutce) towarzyszą świąd i ból (podobne jak w okresie zwiastunowym) oraz mogą występować objawy ogólne – gorączka, ból głowy, gorsze samopoczucie, uczucie zmęczenia.
Półpasiec jest wywoływany przez wirus ospy wietrznej i półpaśca (VZV), który po pierwotnym zakażeniu wywołuje ospę wietrzną. Po wyzdrowieniu z ospy wietrznej, wirus VZV pozostaje w organizmie w grzbietowych zwojach nerwowych w postaci uśpionej, nieaktywnej, co określa się jako latencję wirusa. Z przyczyn, które nie zostały w pełni poznane, najprawdopodobniej z powodu spadku swoistej odporności typu komórkowego, wiele lat później dochodzi do mnożenia się wirusa VZV i reaktywacji zakażenia, co klinicznie objawia się jako półpasiec. Wspomniany spadek odporności może wynikać ze stopniowego zanikania odporności związanego z wiekiem i czasem, który upłynął od pierwotnego zakażenia, współistniejących chorób niekorzystnie wpływających na odporność lub przyjmowania leków immunosupresyjnych.
Półpasiec może wystąpić tylko u osób, które wcześniej zostały zakażone wirusem ospy wietrznej, najczęściej w następstwie naturalnego zakażenia i przebycia ospy wietrznej lub rzadziej w następstwie szczepienia przeciw ospie wietrznej. Ponieważ właściwie cała populacja polska po 40. roku życia przebyła ospę wietrzną, w praktyce wszystkie osoby starsze są narażone na ryzyko półpaśca.
Czynnikiem rozwoju półpaśca jest wiek. Ryzyko półpaśca gwałtownie wzrasta po 50. roku życia. Po 85. roku życia ryzyko półpaśca wynosi 50%. Podobnie wraz z wiekiem gwałtownie wzrasta ryzyko rozwoju powikłania półpaśca – neuralgii popółpaścowej. Z tego powodu chorzy na półpasiec w zaawansowanym wieku mogą wymagać przyjęcia do szpitala celem leczenia powikłań choroby, w tym neuralgii.
Czynniki ryzyka rozwoju półpaśca:
U dzieci ryzyko większe, gdy matka przebyła ospę wietrzną podczas ciąży (po 20. tyg.) – nie występuje wówczas ospa wrodzona, ale wirus może ulec reaktywacji już w wieku dziecięcym.
Według aktualnych danych pochodzących ze Stanów Zjednoczonych u prawie co trzeciej osoby dojdzie w ciągu ich życia do rozwoju półpaśca. Choroba może się rozwinąć, u każdego, kto przebył ospę wietrzną, w tym u dzieci, jednak ryzyko choroby istotnie wzrasta z wiekiem. W praktyce półpasiec jest chorobą ludzi dorosłych, przy czym około połowy wszystkich przypadków półpaśca występuje po 60. roku życia. Zazwyczaj dochodzi do rozwoju jednego epizodu półpaśca w życiu. W rzadkich przypadkach, szczególnie przy obecności czynników sprzyjających, półpasiec może wystąpić dwa i więcej razy.
Polecamy: Nawet u 30 proc. osób po 50-tce może się rozwinąć półpasiec
Półpasiec nie podlega obowiązkowi zgłaszania, dlatego dokładna liczba przypadków półpaśca w Polsce nie jest znana. Na całym świecie, zapadalność na półpasiec waha się w zakresie od 1,2 do 3,4 przypadku na 1000 osób rocznie, wzrastając do 3,9–11,8 na 1000 osób, wśród osób powyżej 65. roku życia. W USA, kraju liczącym około 318 milionów mieszkańców, notuje się około miliona przypadków półpaśca rocznie. Zapadalność na półpasiec w USA wynosi około 4 przypadków na 1000 mieszkańców rocznie. Zapadalność osób w wieku 60 lat i starszych wynosi około 10 przypadków na 1000 mieszkańców rocznie. Według aktualnych danych epidemiologicznych pochodzących ze Stanów Zjednoczonych u około 1/3 osób dojdzie w ciągu ich życia do rozwoju półpaśca. Osoby starsze oraz pacjenci z obniżoną odpornością stanowią grupę zwiększonego ryzyka hospitalizacji. W Stanach Zjednoczonych około 30% pacjentów hospitalizowanych z powodu półpaśca stanowią chorzy z obniżoną odpornością lub przyjmujący leki immunosupresyjne. W związku ze starzeniem się społeczeństwa, wzrostem zachorowalności na choroby nowotworowe oraz upowszechnianiem się agresywnych terapii (np. leczenie biologiczne chorób reumatologicznych) należy oczekiwać wzrostu zapadalności na półpasiec.
W Polsce ospa wietrzna jest najczęściej zgłaszaną chorobą zakaźną, rocznie notuje się około 200 tysięcy zachorowań. Z racji wysokiej zaraźliwości choroby, na ospę wietrzną w ciągu całego życia zachoruje prawie cała populacja. Chociaż wiele osób nie pamięta przechorowania ospy wietrznej, szacuje się, że około 99,5% populacji po 40. roku życia przebyło ospę wietrzną, dlatego można oszacować, że w Polsce na rozwój półpaśca jest narażone kilkanaście milionów osób.
NA SKRÓTY
Najczęstszym powikłaniem półpaśca jest neuralgia popółpaścowa (postherpetic neuralgia – PHN inaczej nerwoból postherpetyczny). Jest to przewlekły ból, który lokalizuje się w miejscu występowania wysypki. Podstawą rozpoznania neuralgii jest utrzymywanie się bólu pomimo ustąpienia wysypki. Nerwoból postherpetyczny to ból utrzymujący się przez okres dłuższy niż 30 dni od początku choroby lub pojawiający się ponownie po 4 tygodniach po wystąpieniu wysypki. Pacjenci cierpiący na neuralgię odczuwają silne bóle przez dłuższy czas – do kilkunastu miesięcy, a nawet kilku lat. Ból związany z neuralgią popółpaścową może być bardzo nasilony i prowadzić do znacznego obniżenia jakości życia i zaburzeń funkcjonowania. Może towarzyszyć mu świąd. Chociaż bóle u większości pacjentów zwykle ustępują w ciągu od kilku tygodni do miesięcy, niemniej u niektórych osób bóle mogą utrzymywać się przez wiele lat.
Ryzyko wystąpienia neuralgii po przebyciu półpaśca wzrasta z wiekiem. Starsze osoby są bardziej narażone na wystąpienie neuralgii i skarżą się na bardziej długotrwałe i silniejsze bóle. Neuralgia po półpaścu występuje rzadko wśród osób poniżej 40. roku życia. Według jednego z badań ryzyko wystąpienia neuralgii po półpaścu wynosi: 5% w wieku 22–59 lat, 10% w wieku 60–69 lat, 17% w wieku 70–79 lat oraz rośnie do 20% w wieku powyżej 80 lat. Do pozostałych niekorzystnych czynników prognostycznych neuralgii popółpaścowej należą:
Możliwy jest ciężki przebieg kliniczny półpaśca. Opisano postać krwotoczną przebiegającą z wylewami do skóry oraz zgorzelinową, w której dochodzi do rozpadu zmian skórnych z pozostawieniem zgorzelinowych owrzodzeń. U osób z ciężkimi zaburzeniami odporności może się rozwinąć postać uogólniona (rozsiana), w której zmiany skórne są rozsiane na tułowiu.
Półpasiec może prowadzić do poważnych powikłań związanych z jego umiejscowieniem. Przy zajęciu pierwszej gałęzi nerwu trójdzielnego dochodzi do groźnego dla wzroku półpaśca ocznego.
Półpasiec oczny to stan potencjalnie zagrażający wzrokowi. Dochodzi do niego, kiedy półpasiec zajmuje nerw oczny, czyli pierwszą gałąź nerwu trójdzielnego.
Półpasiec oczny zaczyna się zwykle od bólu głowy, złego samopoczucia i gorączki. Następnie może się pojawić jednostronny ból lub niedoczulica (zmniejszone czucie) chorego oka, czoła i czubka głowy.
Wraz z pojawieniem się wysypki typowej dla półpaśca na czole, boku i czubku nosa, może wystąpić przekrwienie spojówki (czerwone oko), obrzęk powiek, zamglone widzenie, ból i uczucie ciała obcego w oku.
Wczesne rozpoznanie i leczenie ma kluczowe znaczenie w zapobieganiu potencjalnej utracie wzroku!
Wróć na początek artykułu: Półpasiec - podstawowe informacje
Przy zajęciu nerwu słuchowego (n. VIII) może dojść do upośledzenia słuchu. Rzadko półpasiec zajmuje nerwy zaopatrujące opony mózgowo-rdzeniowe, co prowadzi do rozwoju wirusowego zapalenia opon mózgowo-rdzeniowych. Powikłaniem półpaśca zajmującego nerwy trzewne jest zajęcie narządów wewnętrznych, które może przebiegać z towarzyszącym zapaleniem płuc, zapaleniem wątroby, jak też prowadzić do ostrej martwicy narządów wewnętrznych. Bardzo rzadko półpasiec może także prowadzić do rozwoju zapalenia mózgu.
Pozostałe powikłania półpaśca obejmują bakteryjne nadkażenia zmian skórnych, zazwyczaj wywoływane przez gronkowce (Staphylococcus aureus), rzadziej paciorkowce (paciorkowce beta-hemolizujące grupy A) oraz porażenia nerwów obwodowych i czaszkowych zajętych procesem chorobowym.
Pacjenci z osłabionym układem odpornościowym lub otrzymujący leki o działaniu immunosupresyjnym są bardziej narażeni na rozwój powikłań półpaśca. Z reguły też wysypka jest bardziej nasilona i utrzymuje się dłużej. Chorzy w immunosupresji są narażeni na zwiększone ryzyko rozwoju półpaśca rozsianego.
W rzadkich przypadkach, u osób z upośledzoną odpornością, półpasiec może powodować powikłania neurologiczne – m. in. zapalenie opon mózgowych i mózgu, które mogą mieć ciężki przebieg.
Leczenia szpitalnego z powodu powikłań półpaśca wymaga około 1–4 % chorych na półpasiec. Grupę zwiększonego ryzyka hospitalizacji stanowią osoby starsze oraz pacjenci z obniżoną odpornością.
Do możliwych trwałych następstw półpaśca należą zaburzenia słuchu (jednostronny ubytek słuchu), pogorszenie ostrości widzenia lub utrata wzroku związana z bliznowaceniem rogówki, porażenia nerwów czaszkowych (np. unerwiających mięśnie gałki ocznej: nerw okoruchowy – n. III, nerw bloczkowy – n. IV, nerw odwodzący – VI, porażenie nerwu twarzowego – n. VII lub trójdzielnego n. V) i obwodowych, powikłania neurologiczne po zapaleniu mózgu oraz zgon.
W Stanach Zjednoczonych około 100 zgonów rocznie przypisuje się półpaścowi jako przyczynie podstawowej. Niemal wszystkie zgony występują wśród osób w podeszłym wieku lub z zaburzoną odpornością. W Polsce rocznie jest zgłaszanych od jednego do kilku zgonów wywołanych przez półpasiec. Przyjmując dla Polski wskaźnik śmiertelności zbliżony do amerykańskiego, można oszacować liczbę zgonów w następstwie półpaśca na kilkanaście rocznie.
Wirus VZV, który wywołuje półpasiec, może przenosić się z osoby z aktywnym półpaścem na osoby podatne na zakażenie VZV, czyli takie, które dotąd nie chorowały na ospę wietrzną. W takich przypadkach może dojść do rozwoju ospy wietrznej, natomiast nie rozwinie się bezpośrednio półpasiec. Półpasiec jest znacznie mniej zaraźliwy niż ospa wietrzna i ryzyko zakażenia wirusem VZV po kontakcie z chorym jest małe. Wirus VZV rozprzestrzenia się poprzez bezpośredni kontakt z płynem występującym w wykwitach półpaścowych (pęcherzykach), natomiast bezpieczny jest krótkotrwały, przypadkowy kontakt. Chorzy na półpasiec są zaraźliwi dla otoczenia w fazie nieprzyschniętej wysypki pęcherzykowej, natomiast nie są zaraźliwi przed wystąpieniem wysypki ani po zaschnięciu pęcherzyków z wytworzeniem strupków. Zaleca się, by osoba chora na półpasiec przykrywała wysypkę odzieżą, co znacznie zmniejsza zaraźliwość dla otoczenia. Za osoby obarczone dużym ryzykiem ciężkiego przebiegu ospy wietrznej uważamy kobiety ciężarne, wcześniaki urodzone przez matki, podatne na zachorowanie na ospę wietrzną, dzieci urodzone poniżej 28. tygodnia ciąży lub o masie ciała poniżej 1000 gramów, niezależnie od tego, czy matka przechorowała ospę wietrzną lub była szczepiona oraz pacjentów z zaburzeniami odporności niezależnie od wieku.
Polecamy: Do kiedy utrzymuje się zaraźliwość półpaśca?
W leczeniu stosuje się leki przeciwwirusowe, które zmniejszają nasilenie i czas trwania objawów półpaśca. Warunkiem skuteczności leczenia jest jego wczesne rozpoczęcie, jak najszybciej po pojawieniu się wysypki. Nie udowodniono, by leczenie przeciwwirusowe zapobiegało wystąpieniu najważniejszego powikłania – neuralgii popółpaścowej. Dolegliwości bólowe leczy się objawowo.
Leczenie przeciwwirusowe zmniejsza nasilenie i czas trwania objawów półpaśca. Dostępnych jest kilka leków przeciwwirusowych (acyklowir, walacyklowir, famcyklowir), które mogą skrócić czas trwania i zmniejszyć jej nasilenie. Warunkiem skuteczności leczenia jest jego wczesne rozpoczęcie – jak najszybciej po pojawieniu się wysypki, najlepiej w pierwszej dobie. Leczenie acyklowirem trwa 7–10 dni, natomiast walacyklowirem 7 dni. Jednak nie udowodniono, by leczenie przeciwwirusowe zapobiegało wystąpieniu neuralgii popółpaścowej.
W leczeniu bólów stosuje się leki przeciwbólowe, takie jak paracetamol, niesteroidowe leki przeciwbólowe (np. ibuprofen, diklofenak, ketoprofen). Jeśli ból jest silny i wspomniane leki przeciwbólowe nie działają, lekarz może przepisać mocniejsze leki, czyli opioidy, gabapentynę, amitryptylinę, czasem także glikokortykosteroidy. Nie zaleca się stosowania miejscowych leków przeciwwirusowych, antybiotyków ani leków przeciwbólowych w postaci pudru i papek.
Kąpiele i leki przeciwhistaminowe mogą złagodzić świąd towarzyszący wysypce.
Polecamy: Jak wyleczyć półpasiec?
Tak, zachorowanie na półpasiec nie chroni przed kolejnym epizodem choroby. Oszacowano, że ryzyko nawrotu półpaśca w ciągu 8 lat od pierwszego epizodu wynosi 6–8%.
Jedynym sposobem zmniejszenia ryzyka wystąpienia półpaśca i towarzyszącego mu długotrwałego zespołu bólowego, który może być następstwem półpaśca są szczepienia ochronne. Za pomocą szczepień można zapobiegać ospie wietrznej, co zmniejsza ryzyko późniejszego wystąpienia półpaśca. Istnieje też szczepionka, która służy do zapobiegania samemu półpaścowi u osób, które przebyły ospę wietrzną. W Polsce jest ona dostępna od 2023 roku.
Szczepionka Shingrix przeciwko półpaścowi jest szczepionką „nieżywą”. Szczepienie zalecane u wszystkich osób w wieku od 50 lat oraz u osób od 18. rż. z czynnikami ryzyka wystąpienia półpaśca (m.in. niedobór pierwotny lub wtórny odporności komórkowej, przewlekłe choroby serca, płuc lub wątroby, cukrzyca, zapalne choroby autoimmunizacyjne), które w przeszłości przechorowały ospę wietrzną lub otrzymały żywą szczepionkę przeciwko VZV.