Co to jest ostra biegunka wirusowa i jakie są jej przyczyny?
Ostra biegunka wirusowa polega na zwiększeniu liczby oddawanych stolców (zwykle ponad 3 dziennie) ze zmianą ich charakteru na wodniste lub półpłynne wskutek zakażenia wirusowego przewodu pokarmowego. Stolce biegunkowe zwykle mają zmienione właściwości, np. mają kwaśny odczyn, są bardziej cuchnące niż zwykle, lub zawierają patologiczne domieszki, jak śluz lub krew. Najczęstszą przyczyną ostrej biegunki w krajach rozwiniętych, o dobrych warunkach sanitarnych, są różnorodne zakażenie wirusowe. Ostrej biegunce często towarzyszą zatem inne objawy infekcji wirusowej, takie jak: gorączka i wymioty, a choroba łatwo się rozprzestrzenia w otoczeniu chorego (w rodzinie, w szkole, przedszkolu czy w miejscu pracy). Ostra biegunka wirusowa przenosi się drogą fekalno-oralną (drogą pokarmową) i jest bardzo zaraźliwa – do zakażenia wystarcza śladowa ilość materiału zakaźnego, która zawiera 10–100 cząstek wirusa.
Ostre biegunki wirusowe to choroby ludzi – źródło zakażenia stanowi chory człowiek, ozdrowieniec, który nadal wydala wirusy w kale lub osoba zakażona bezobjawowo. Ostra biegunka wirusowa bardzo rzadko prowadzi do rozwoju powikłań czy kończy się zgonem u zdrowych ludzi dorosłych, ale naraża społeczeństwo na znaczne straty, przede wszystkim związane z utraconym czasem pracy. Najważniejszymi czynnikami etiologicznymi ostrych biegunek wirusowych jest kilka rodzajów wirusów jelitowych: rotawirusy (głównie u niemowląt i dzieci, ale mogą też powodować zachorowania u dorosłych), norowirusy i sapowirusy (należące do rodziny kalicywirusów) oraz adenowirusy jelitowe (typ 40, 41).
Biegunki rotawirusowe
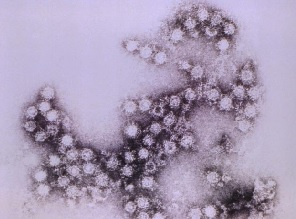
Rotawirusy, które należą do rodziny Reoviridae, zawierają podwójny łańcuch RNA, zamknięty w trójwarstwowym, bezotoczkowym, dwudziestościennym kapsydzie. Z siedmiu głównych grup rotawirusów (od A do G), zachorowania u ludzi wywołują przede wszystkim rotawirusy grupy A, znacznie rzadziej grupy B i C. Dwa białka powierzchniowe VP7 (białko G) oraz VP4 (białko P), które określają o swoistości serotypu stanowią podstawę klasyfikacji rotawirusów (typy G oraz P). Ze względu na genom zbudowany z podjednostek, rotawirusy, podobnie jak wirusy grypy, są zdolne do częstych przetasowań genetycznych (tj. wymiany odcinków genomu między wirusami) w czasie jednoczesnej infekcji dwoma lub więcej różnymi typami wirusa.
Zakażenia rotawirusowe występują powszechnie na całym świecie. Prawie wszystkie dzieci ulegają przynajmniej jednemu zakażeniu rotawirusem przed ukończeniem 3.–5. roku życia. Zakażenia noworodkowe są powszechne, ale często przebiegają bezobjawowo lub łagodnie. Zakażenia po 3. miesiącu życia przebiegają objawowo, a szczyt zachorowań przypada na wiek 4–23 miesięcy. Ponowne zakażenia są częste, ale ciężkość zachorowania zmniejsza się z każdym kolejnym zakażeniem. Z tego powodu ciężkie zakażenia rotawirusowe są stosunkowo rzadkie wśród starszych dzieci i osób dorosłych. Niemniej zdarza się, że rotawirus wywołuje ostrą biegunkę u rodziców lub opiekunów dzieci z biegunką rotawirusową, osób z obniżoną odpornością, osób starszych, a także turystów i innych osób podróżujących, zatem powinien być brany pod uwagę w diagnostyce różnicowej ostrej biegunki niezależnie od wieku chorego.
W klimacie umiarkowanym zachorowania rotawirusowe występują przeważnie w chłodnych miesiącach jesienno-zimowych. W krajach tropikalnych zakażenia rotawirusowe występują całorocznie. Biegunki rotawirusowe częściej prowadzą do odwodnienia niż biegunki wirusowe o innej przyczynie. Z tego względu wraz z ciężkością biegunki wzrasta odsetek biegunek rotawirusowych. Jak szacowano, przed wprowadzeniem powszechnych szczepień w Stanach Zjednoczonych, rotawirusy odpowiadały za 8–10% wszystkich ostrych biegunek, 18–20% biegunek wśród pacjentów, którzy potrzebowali porady lekarskiej i około 40% ostrych biegunek, wymagających leczenia w szpitalu. Podczas ostrej biegunki rotawirusowej ogromne ilości wirusów są wydalane w stolcu (107–1012/g). Wydalanie wirusa ustępuje zwykle w ciągu tygodnia, ale u osób z upośledzoną odpornością może utrzymywać się przez ponad miesiąc. Rotawirus, podobnie jak inne wirusy jelitowe, przenosi się przede wszystkim drogą fekalno–oralną. Jest też możliwe przeniesienie rotawirusa z wydzielinami dróg oddechowych, przez kontakty osobiste oraz skażone przedmioty i powierzchnie. Mechanizm biegunki polega na zakażeniu i zniszczeniu dojrzałych komórek jelitowych, które budują kosmki w przednim odcinku jelita cienkiego i odpowiadają za wchłanianie. Młodsze komórki jelitowe pełnią głównie funkcję wydzielniczą. Przewaga wytwarzania płynów w jelicie nad ich wchłanianiem prowadzi do ostrej biegunki o charakterze wydzielniczym. Zakres objawów klinicznych zakażenia rotawirusowego rozciąga się od zakażeń bezobjawowych po ciężkie ostre biegunki prowadzące do odwodnienia, które zagraża życiu chorego.
Okres wylęgania biegunki rotawirusowej wynosi od 1 do 3 dni. Choroba ma nagły początek i zwykle zaczyna się od wymiotów. Stolce są zwykle luźne oraz wodniste i jedynie wyjątkowo zawierają krwinki. U około jednej trzeciej chorych zakażeniu towarzyszy gorączka przekraczająca 39°C. Objawy biegunkowe zwykle ustępują w ciągu 3–7 dni. U osób z ciężkim niedoborem odporności rotawirus może wywołać przewlekłą biegunkę z długotrwałym wydalaniem wirusa. Osoby, które są w immunosupresji w związku z przeszczepieniem szpiku kostnego, stanowią grupę ryzyka bardzo ciężkich, czasami śmiertelnych zakażeń rotawirusowych. Ostra biegunka wywołana przez rotawirusa jest trudna do odróżnienia na podstawie objawów klinicznych od biegunek wywołanych przez inne wirusy jelitowe. Rozpoznanie zwykle potwierdza się za pomocą powszechnie dostępnych testów immunoenzymatycznych, które wykrywają cząsteczki wirusa w kale.
Biegunki norowirusowe
Zakażenia wirusem Norwalk i pokrewnymi ludzkimi kalicywirusami występują powszechnie na całym świecie. W krajach mniej rozwiniętych, o gorszych warunkach sanitarnych, ludzie chorują w młodszym wieku niż w krajach rozwiniętych, gdzie lepsze warunki higieniczno-sanitarne przesuwają zachorowania na późniejsze lata. Według obowiązującego nazewnictwa, drugie co do częstości występowania wirusy jelitowe z rodziny Caliciviridae dzielimy na dwa rodzaje: norowirusy oraz sapowirusy.
Norowirusy są najczęstszymi czynnikami przyczynowymi łagodnych ostrych biegunek, przy czym zachorowania dotyczą wszystkich grup wiekowych, z kolei sapowirusy wywołują ostre biegunki przede wszystkim u dzieci. Najczęstszą przyczyną biegunek norowirusowych jest wirus Norwalk, mały, okrągły, dwudziestościenny wirus. Genom wirusa zawiera pojedynczą nić RNA. Zachorowania występują przez cały rok, aczkolwiek w krajach o klimacie umiarkowanym obserwuje się wyraźny wzrost zachorowań w chłodnej porze roku.
Norowirusy są po rotawirusach drugim pod względem częstości występowania czynnikiem etiologicznym ostrych biegunek wirusowych u małych dzieci oraz najczęstszą przyczyną ostrych biegunek wśród starszych dzieci i dorosłych. Norowirusy są także najważniejszą przyczyną epidemii biegunek na świecie, jak też są odpowiedzialne za biegunkę podróżnych. Jak się szacuje, norowirusy wywołują ponad 90% epidemii biegunek wirusowych w Stanach Zjednoczonych. Epidemie występują przez cały rok we wszystkich grupach wiekowych. Obserwowano np. epidemie zachorowań wśród personelu wojskowego na misjach. Norowirusy podobnie jak pozostałe wirusy jelitowe są przenoszone głównie drogą fekalno-oralną, ale są także obecne w wymiocinach.
Ponieważ do rozwoju zakażenia wystarcza bardzo mała liczba wirusów, możliwa jest transmisja drogą powietrzną przez aerozol powstały w trakcie wymiotów, jak również przez styczność z materiałem zakaźnym oraz bezpośredni kontakt z chorym. Wydalanie wirusa oraz zaraźliwość chorych są największe w ostrej fazie choroby, ale norowirus może być wydalany przez osoby zakażone bezobjawowo, jak też przez chorych w okresie wylęgania oraz przez 2 tygodnie po ustąpieniu objawów.
Mechanizm ostrej biegunki w przebiegu zakażenia norowirusowego polega na wygładzeniu i skróceniu kosmków i nacieku zapalnym jelita. W efekcie dochodzi do upośledzenia wchłaniania i powstania wodnistych stolców biegunkowych. Zakażeniu towarzyszy obniżona aktywność enzymów rąbka szczoteczkowego, co upośledza wchłanianie cukrów. Upośledzenie opróżniania żołądka sprzyja wymiotom. Ostra biegunka wywołana przez wirusa Norwalk i pokrewne kalicywirusy ma nagły początek, z krótkim okresem wylęgania (średnio 24 h).
Choroba trwa krotko, zwykle 12–60 godzin i cechuje się występowaniem następujących objawów: nudności, wymioty, skurcze brzucha i biegunka. Nie wszystkie objawy muszą występować. U dzieci częściej występują wymioty, u dorosłych dominuje ostra biegunka. Częste są objawy ogólne, takie jak bóle głowy, bóle mięśni, dreszcze i gorączka. Stolce są typowe dla biegunek wirusowych; wodniste, bez domieszek, jak krew, śluz czy leukocyty. Liczba białych ciałek we krwi zwykle jest prawidłowa. Ostre biegunki norowirusowe rzadko prowadzą do rozwoju powikłań czy zgonu. Powikłania zazwyczaj są następstwem ciężkiego odwodnienia u osób osłabionych przez współistniejące choroby, np. pacjentów w podeszłym wieku lub chorych na wyniszczające choroby nowotworowe. Przechorowanie biegunki norowirusowej pozostawia krótkoterminową odporność swoistą na szczep wirusa, który wywołał zakażenie. Badania wskazują, że niektóre osoby są genetycznie podatne na zachorowanie. Potwierdzenie biegunki norowirusowej wymaga wykonania badań mikrobiologicznych. Wykorzystuje się metody PCR (wykrywanie norowirusa w kale i wymiocinach) oraz ELISA (wykrywanie norowirusa w kale). Niestety, ze względu na różnorodność genetyczną i antygenową norowirusów, nie dysponujemy jeszcze dobrym testem przesiewowym, który pozwoliłby wykryć wszystkie szczepy wirusa i łatwo potwierdzić rozpoznanie biegunki norowirusowej.
Pozostałe wirusy jelitowe
Adenowirusy jelitowe serotypu 40 i 41 (adenoenterowirusy), które należą do wirusów DNA wywołują około 10% wszystkich ostrych biegunek u małych dzieci. Rozpoznanie biegunki adenowirusowej można potwierdzić za pomocą powszechnie dostępnych testów immunoenzymatycznych (EIA), które wykrywają adenowirusy w kale. Podobnie astrowirusy, małe wirusy zawierające RNA o charakterystycznej dwudziestościennej budowie, są przede wszystkim czynnikami chorobotwórczymi ostrych biegunek wśród dzieci. Odpowiadają za około 10% przypadków łagodnych i umiarkowanie ciężkich biegunek w populacji dziecięcej.
Z kału chorych na ostrą biegunkę wyizolowano kilka innych różnych wirusów (np. torowirusy, enterowirusy, reowirusy, pestiwirusy, parwowirus B19), ale nie udowodniono ich znaczenia jako czynników etiologicznych ostrej biegunki. Ostra biegunka może też stanowić objaw zakażenia wirusami, które zwykle wywołują zakażenia układu oddechowego, np. wirusami grypy (np. wirusem ptasiej grypy – A/H5N1 czy grypy pandemicznej A(H1N1)pdm09 czy koronawirusem, który wywołuje SARS).
Jak często występuje ostra biegunka wirusowa?
Na całym świecie ostre biegunki wywołane przez czynniki zakaźne, głównie wirusy i bakterie, rzadziej pierwotniaki, są po zakażeniach górnych dróg oddechowych najczęstszą chorobą ludzi w każdym wieku. Biegunki wirusowe występują ze zbliżoną częstością zarówno w krajach rozwijających się, jak i rozwiniętych, gdyż są znacznie bardziej zaraźliwe od biegunek bakteryjnych – do zakażenia wystarcza spożycie już 10–100 wirusów. W odróżnieniu od biegunek bakteryjnych, które są najczęstsze latem, szczyt zachorowań na biegunki wirusowe przypada na chłodną porę roku.
Pomimo oswojenia społeczeństwa z tym częstym zespołem klinicznym i przez to bagatelizowania jego znaczenia, ostra biegunka stanowi bardzo poważny problem w krajach rozwijających się, gdzie odpowiada, jak się szacuje, za ponad milion zgonów rocznie i stanowi główną przyczynę umieralności niemowląt oraz małych dzieci (z powodu odwodnienia i zaburzeń elektrolitowych przy słabym dostępie do pomocy lekarskiej). Jest też najczęstszą chorobą podróżnych. Praktycznie każda osoba wyjeżdżająca do krajów o niższych standardach higieny na dłużej niż miesiąc doświadcza przynajmniej jednego epizodu ostrej biegunki, zwłaszcza jeżeli wyjeżdża do rodziny i znajomych, a nie do hotelu o wysokim standardzie. Także w krajach rozwiniętych, w tym w Polsce, ostra biegunka jest częstym problemem. Według oficjalnych, zaniżonych danych w 2013 roku zgłoszono w Polsce ponad 42 tysiące zachorowań na ostrą biegunkę wirusową i hospitalizowano z jej powodu ponad 31 tysięcy pacjentów. Ponieważ jedna hospitalizacja przypada zazwyczaj na kilkunastu chorych na ostrą biegunkę, można ostrożnie oszacować, że w Polsce występuje kilkaset tysięcy ostrych biegunek wirusowych rocznie. Ostre biegunki wirusowe są odpowiedzialne za znaczny odsetek (rzędu kilkunastu procent) ogółu hospitalizacji niemowląt i dzieci. Przykładowo w Polsce zgłasza się rocznie 20–30 tysięcy hospitalizacji z powodu ostrych biegunek wywołanych przez najważniejszy czynnik etiologiczny, jakim są rotawirusy (21 420 hospitalizacji w 2013 roku).
Jak się objawia ostra biegunka wirusowa?
Niezależnie od rodzaju wirusa przebieg ostrej biegunki wirusowej jest podobny: choroba cechuje się nagłym wystąpieniem wymiotów i/lub biegunki, którym mogą towarzyszyć gorączka i inne objawy, takie jak: nudności, kurczowe bóle brzucha, brak apetytu i złe samopoczucie. Od opisanych dolegliwości wywodzą się potoczne, obrazowe nazwy ostrej biegunki wirusowej: „grypa żołądkowa” czy „grypa jelitowa”. W odróżnieniu od biegunek o etiologii bakteryjnej, stolce w biegunkach wywołanych przez wirusy zwykle mają charakter wodnisty, są obfite i najczęściej nie zawierają patologicznych domieszek, takich jak śluz czy krew. Dość charakterystyczne dla biegunek wirusowych są wymioty, które rzadko towarzyszą biegunkom bakteryjnym (z wyjątkiem zatruć pokarmowych, np. toksyną gronkowcową). Pomimo wymienionych cech klinicznych biegunek wirusowych, ustalenie przyczyny biegunki na podstawie samych objawów klinicznych jest często trudne i do potwierdzenia jej etiologii zwykle są potrzebne badania laboratoryjne.
Co robić w przypadku wystąpienia objawów ostrej biegunki?
Biegunka jako reakcja organizmu na ostre zakażenie wirusowe ma generalnie tendencję do samoograniczania się. Problem terapeutyczny stanowią powikłania biegunki: odwodnienie i zaburzenia elektrolitowe oraz rozsiew zakażenia. Postępowanie w biegunce bakteryjnej ma na celu przede wszystkim przeciwdziałanie odwodnieniu.
- nawadnianie doustne (uzupełnianie płynów, aby zapobiec odwodnieniu),
- kontynuowanie żywienia (co jest szczególnie ważne u chorych z niestabilnym metabolizmem, takich jak małe dzieci, osoby przewlekle chore i starsze, które mają niewielkie rezerwy energetyczne),
- farmakoterapia.
Nawadnianie doustne
Nawadnianie doustne polega na przyjmowaniu dużych ilości płynów, które dobrze się wchłaniają także u chorych na ostrą biegunkę. Płyn nawadniający spełniający te warunki powinien zawierać główny elektrolit pozakomórkowy, czyli sód, a także glukozę, która ułatwia jego wchłanianie, niezależnie od mechanizmu biegunki. Płyn nie może być zbyt stężony, czyli zawierać zbyt dużo substancji osmotycznie czynnych, elektrolitów i cukrów. Z tego właśnie powodu złym wyborem jest spożywanie bardzo słonego rosołu czy słodkich soków owocowych i napojów gazowanych, np. Coli, które jako roztwory stężone (np. Coca-cola zawiera ponad 10% sacharozy) zamiast nawadniać mogą na zasadzie osmozy „wyciągać wodę z organizmu” i nasilać biegunkę.
Najlepszy skład mają gotowe preparaty przeznaczone do nawadniania doustnego dostępne w aptekach. Poza wymienionymi płynami specjalnie przeznaczonymi do nawadniania chorzy mogą także pić powszechnie dostępne napoje, takie jak: gorzka herbata, mięta, woda mineralna, jogurty naturalne (bez cukru), lekko słodzony kompot jabłkowy oraz zjadać lekkostrawne, lekko posolone zupy, np. marchwiankę czy zupę z ryżem. Płynów trzeba przyjmować dużo, orientacyjnie u dorosłego dodatkowo około 100–200 ml płynów na każdy oddany stolec.
Żywienie w ostrej biegunce
Wbrew dawnym poglądom, które nakazywały wstrzymać się od jedzenia (zgodnie z pozornie logiczną zasadą „mniej na wejściu – mniej na wyjściu”) lub ograniczyć pokarmy do niewielkich ilości lekkostrawnych posiłków, współcześnie uważa się, że chory na ostrą biegunkę powinien spożywać takie same pokarmy, jak przed chorobą. W praktyce wystarczy, by chory regularnie 4–6 razy dziennie jadł to, na co ma ochotę, ponieważ nawet w czasie trwania biegunki część spożytego pokarmu wchłonie się i chociaż częściowo zaspokoi zapotrzebowanie organizmu. Chorzy na biegunkę tradycyjnie preferują lekkostrawne posiłki. Łatwo jest przygotować, np. bułkę z masłem, gotowane ziemniaki z masłem, ryż z pieczonym jabłkiem, kurczaka z grilla czy rybę gotowaną na parze. Bezwzględnie nie wolno stosować głodzenia, czy długich przerw w jedzeniu, co nadal jest często spotykanym postępowaniem, zwłaszcza u osób starszych. Badania naukowe dowodzą, że prawidłowe, regularne żywienie w czasie trwania ostrej biegunki nie tylko zapobiega niedoborom energetycznym, ale sprzyja regeneracji nabłonka jelitowego, czyli przyśpiesza zdrowienie.
Ostra biegunka wirusowa ustępuje samoistnie i nie wymaga stosowania antybiotyków czy chemioterapeutyków, w tym w szczególności popularnego nifuroksazydu, tym bardziej, że wymienione leki przeciwdrobnoustrojowe nie działają na wirusy. Podawanie leków przeciwbakteryjnych w ostrej biegunce wirusowej jest nieracjonalne i przynosi więcej szkody niż pożytku, np. zaburza florę jelitową i zwiększa ryzyko wystąpienia biegunki poantybiotykowej czy rzekomobłoniastego zapalenia jelita grubego.
Jakie leki można zastosować samodzielnie?
Zgodnie z aktualnymi zaleceniami, choremu na biegunkę wirusową można podać probiotyki o udokumentowanym działaniu (np. Lactobacillus GG, Saccharomyces boulardii), smektyn, oraz leki hamujące wytwarzanie przez jelita soku jelitowego (racekadotryl). Dorosłym, ale absolutnie nie dzieciom, można podać lek hamujący motorykę przewodu pokarmowego (loperamid). W razie gorączki lub silnego bólu brzucha można doraźnie zastosować paracetamol i leki przeciwskurczowe. Skuteczność podawania tradycyjnych środków, takich jak leki, które miały absorbować toksyny bakteryjne (np. węgiel aktywowany, tanina) nie została potwierdzona, zatem nie ma jakiegokolwiek racjonalnego uzasadnienia ich stosowania. Najważniejszym postępowaniem w biegunce, także bakteryjnej, pozostaje nawadnianie doustne i właściwe żywienie. Ponieważ ostra biegunka ma tendencję do samoistnego ustępowania w ciągu kilku dni, należy nie dopuścić do rozwoju odwodnienia, zaburzeń elektrolitowych i niedożywienia.
W jaki sposób lekarz ustala rozpoznanie ostrej biegunki wirusowej?
Rozpoznanie ostrej biegunki, polega na ustaleniu, że doszło do zwiększenia liczby oddawanych stolców i zmiany ich konsystencji na wodnistą lub półpłynną. Rozpoznanie jest zwykle oczywiste dla samego chorego, dlatego lekarz opiera się na wywiadzie. Z kolei do ustalenia czynnika etiologicznego najczęściej potrzebne są badania mikrobiologiczne. Pomocnicze znaczenie ma wywiad dotyczący współistniejących chorób, przyjmowanych leków, podróży czy kontaktów z chorymi na biegunkę. Najważniejsza jest ocena ogólnego stanu chorego i jego nawodnienia oraz przekazanie informacji dotyczących postępowania.
Jakie są metody leczenia ostrej biegunki wirusowej?
Zagadnienie leczenia biegunki wirusowej omówiono w części poświęconej postępowaniu w biegunce. Najważniejsze jest nawadnianie doustne i właściwe żywienie, ponieważ ostra biegunka najczęściej samoistnie ustępuje w ciągu kilku dni, więc przede wszystkim należy przeciwdziałać rozwojowi groźnego odwodnienia i uzupełniać rezerwy energetyczne organizmu.
Leków przeciwdrobnoustrojowych w przypadku biegunki wirusowej nie należy stosować rutynowo, lecz podawać w jasno określonych sytuacjach klinicznych, np. biegunka podróżnych czy krwawa biegunka przebiegająca z gorączką. O zastosowaniu leków przeciwbakteryjnych decyduje lekarz. Należy dążyć do ustalenia czynnika etiologicznego, wówczas łatwiej dobrać leczenie przeciwdrobnoustrojowe i jego czas trwania. Choremu na biegunkę wirusową prawie zawsze można podać probiotyki o udokumentowanym działaniu (np. Lactobacillus GG, Saccharomyces boulardii – inne, niesprawdzone probiotyki mogą być nieskuteczne) i smektyn. W łagodzeniu dolegliwości bardzo skuteczne są nowoczesne leki hamujące wytwarzanie soku jelitowego (racekadotryl). Dorosłym, ale absolutnie nie dzieciom, u których mogą prowadzić do zatrucia, doraźnie można podać leki hamujące motorykę przewodu pokarmowego (np. loperamid, Stoperan). Tradycyjne środki (np. węgiel aktywowany, tanina) nie działają, zatem nie powinno się ich stosować. W razie rozwoju ciężkiego odwodnienia konieczne jest nawadnianie płynami podawanymi dożylnie w warunkach oddziału pomocy doraźnej lub oddziału szpitalnego.
Czy możliwe jest całkowite wyleczenie ostrej biegunki?
Ostra biegunka wirusowa jest chorobą, która ustępuje samoistnie, podobnie jak przeziębienie. Z definicji ostra biegunka powinna całkowicie ustąpić do 10 dni. Większość chorych na ostrą biegunkę wirusową zdrowieje w ciągu 5–7 dni. Wymioty i gorączka ustępują jeszcze szybciej, po 1–2 dniach. Przechorowanie ostrej biegunki pozostawia przynajmniej częściową odporność na czynnik etiologiczny, który ją wywołał, natomiast nie chroni przez ostrymi biegunkami wywołanymi przez inne, niespokrewnione wirusy.
Kiedy należy się bezwzględnie zgłosić do lekarza?
Do objawów „alarmowych”, które wymagają zgłoszenia się do lekarza należą objawy wskazujące na znacznego stopnia odwodnienie, takie jak: suche błony śluzowe (język, spojówki), oddawanie niewielkich ilości moczu lub bezmocz, wybitnie wzmożone pragnienie, zapadnięte gałki oczne. Alarmowymi objawami są także jakiekolwiek zaburzenia stanu świadomości (np. rozdrażnienie, apatia, senność), oddawanie stolców z krwią, silne bóle brzucha oraz brak poprawy po nawadnianiu doustnym.
Co trzeba robić po zakończeniu leczenia ostrej biegunki wirusowej?
Jeżeli ostra biegunka ustąpiła, a pacjent czuje się dobrze, nie są potrzebne żadne ograniczenia aktywności życiowej. Przez kilka tygodni po ostrej biegunce należy ściśle przestrzegać higieny (to jest myć ręce po korzystaniu z toalety), gdyż ozdrowieńcy mogą wydalać wirusy jeszcze przez jakiś czas (np. 2 tyg.) po ustąpieniu ostrych objawów. Przestrzeganie higieny ma szczególne znaczenie dla osób opiekujących się małymi dziećmi, osobami przewlekle chorymi oraz zatrudnionych przy produkcji i dystrybucji żywności.
Co robić, aby uniknąć zachorowania na ostrą biegunkę wirusową?
Najlepszym i najtańszym sposobem zapobiegania wirusowym zakażeniom przewodu pokarmowego jest przestrzeganie zasad higieny oraz zachowywanie dobrych warunków sanitarnych podczas przygotowywania i przechowywania żywności. Małe dzieci (najpóźniej do 6. mż.) można zaszczepić przeciwko rotawirusom, które są najczęstszą przyczyną ostrych biegunek. Aktualnie prowadzi się też badania nad szczepionkami przeciwko norowirusom, które awansowały na najważniejszą przyczynę ostrych biegunek w krajach, które wprowadziły powszechne szczepienia przeciwko rotawirusom. Zapobieganie epidemiom polega na skutecznym nadzorze sanitarnym nad żywnością i wodą, odsunięciu chorych od czynności związanych z obrotem żywnością, a także zapobieganiu przenoszeniu się zakażeń z człowieka na człowieka przez dobrą higienę osobistą oraz dezynfekcję skażonych powierzchni i przedmiotów.